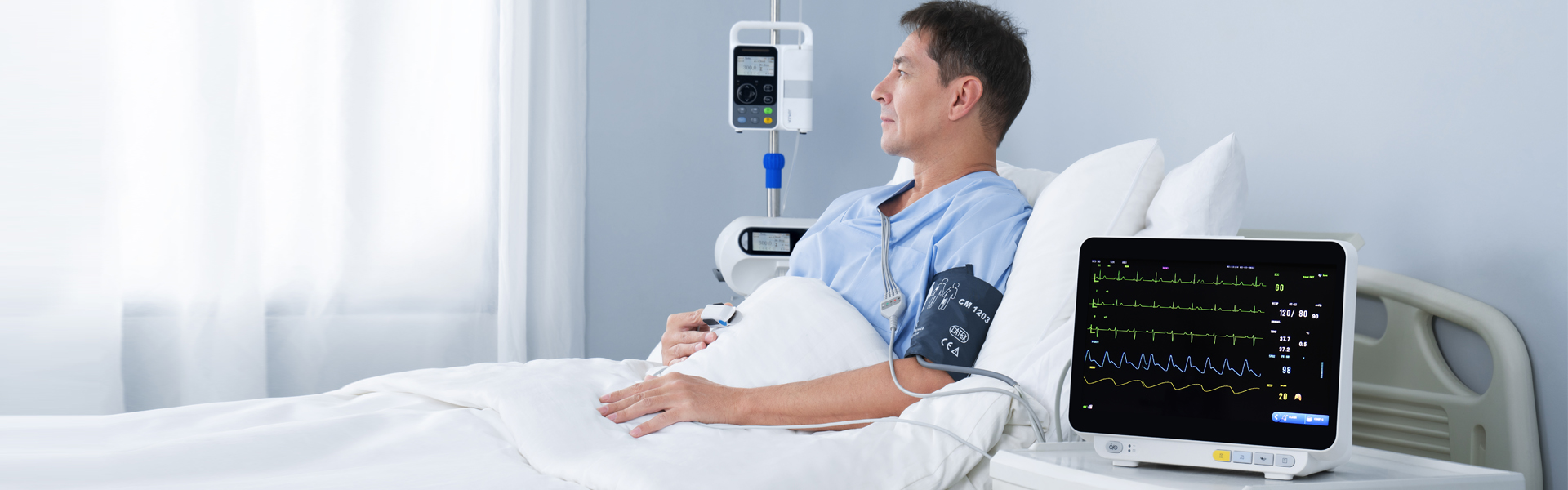
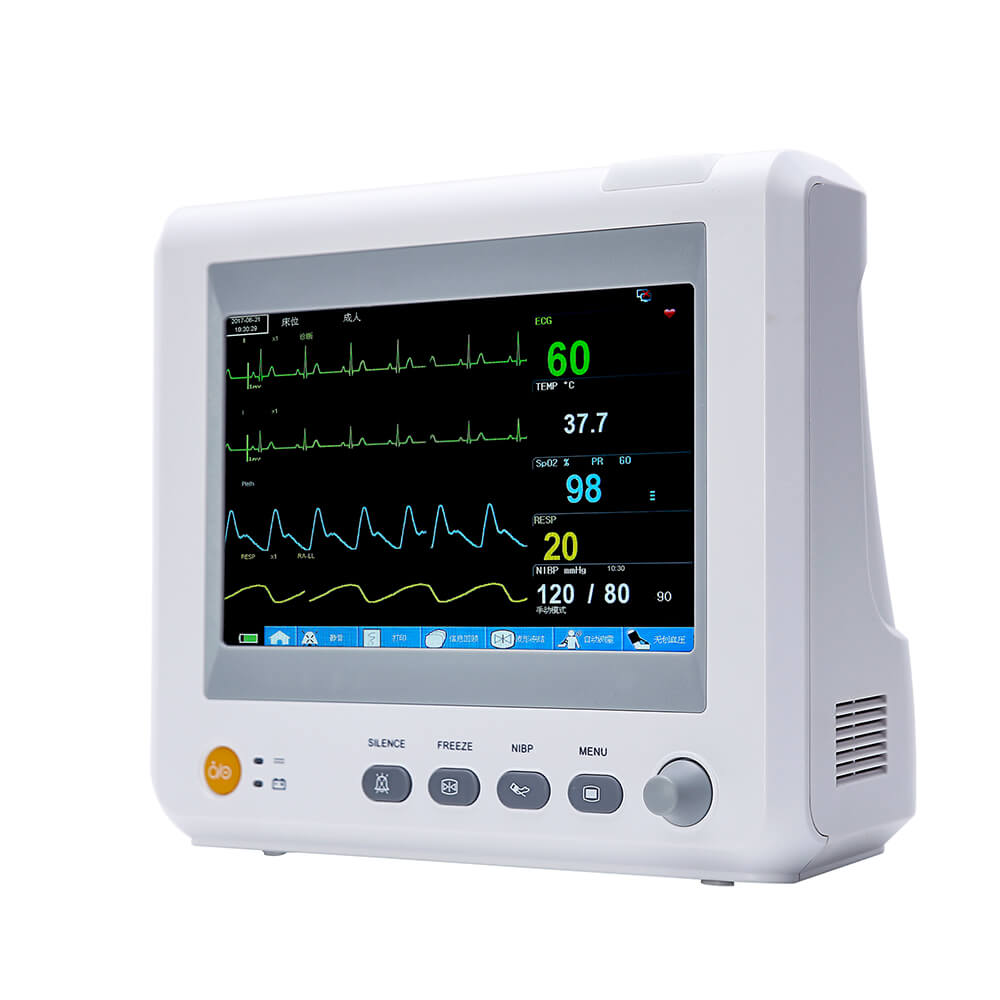
متعدد المعايير مريض شاشة يمكن أن يوفر تصنيف أجهزة المراقبة معلومات سريرية مباشرة ومجموعة متنوعة منالعلامات الحيوية معايير مراقبة المرضى وإنقاذ المرضى. Aوفقًا لاستخدام أجهزة المراقبة في المستشفيات، wلقد تعلمنا أنeلا يمكن لأي قسم سريري استخدام الشاشة لأغراض خاصة. وعلى وجه الخصوص، لا يملك المشغل الجديد معرفة كافية بالشاشة، مما يؤدي إلى العديد من المشاكل في استخدامها، ولا يستطيع الاستفادة الكاملة من وظائفها.يونكر أسهمالالاستخدام ومبدأ عملمتعدد المعايير شاشة للجميع.
يمكن لجهاز مراقبة المريض اكتشاف بعض العلامات الحيوية الهامةاللافتات تُعدّ مراقبة معايير المرضى في الوقت الفعلي، وبشكل مستمر ولفترات طويلة، ذات قيمة سريرية هامة. كما أن استخدامها في الأجهزة المحمولة والمثبتة على المركبات يُحسّن بشكل كبير من وتيرة استخدامها. في الوقت الحالي،متعدد المعايير تُعد أجهزة مراقبة المرضى شائعة نسبياً، وتشمل وظائفها الرئيسية تخطيط كهربية القلب، وقياس ضغط الدم، ودرجة الحرارة، والتنفس.تشبع الأكسجين في الدم (SpO2), ثاني أكسيد الكربون في نهاية الزفير, IBP، نتاج القلب، إلخ.
1. البنية الأساسية للشاشة
يتكون جهاز المراقبة عادةً من وحدة مادية تحتوي على مستشعرات متنوعة ونظام حاسوبي مدمج. تقوم المستشعرات بتحويل جميع أنواع الإشارات الفسيولوجية إلى إشارات كهربائية، ثم تُرسل إلى الحاسوب لعرضها وتخزينها وإدارتها بعد تضخيمها مسبقًا. يمكن لجهاز المراقبة متعدد الوظائف والشامل مراقبة تخطيط القلب الكهربائي، والتنفس، ودرجة الحرارة، وضغط الدم.تشبع الأكسجين في الدم (SpO2) وغيرها من المعايير في نفس الوقت.
جهاز مراقبة المرضى المعياريتُستخدم هذه الأجهزة بشكل عام في العناية المركزة. وهي تتكون من وحدات منفصلة قابلة للفصل لقياس المعايير الفسيولوجية وأجهزة مراقبة، ويمكن أن تتكون من وحدات مختلفة وفقًا للمتطلبات لتلبية الاحتياجات الخاصة.
2. تhe الاستخدام ومبدأ عملمتعدد المعايير شاشة
(1) العناية التنفسية
معظم قياسات التنفس فيمتعدد المعاييرجهاز مراقبة المريضيتم اعتماد طريقة مقاومة الصدر. تتسبب حركة الصدر في جسم الإنسان أثناء عملية التنفس في تغيير مقاومة الجسم، والتي تتراوح بين 0.1 و 3 أوم، والمعروفة باسم مقاومة التنفس.
يلتقط جهاز المراقبة عادةً إشارات التغيرات في مقاومة الجهاز التنفسي عند نفس القطب الكهربائي عن طريق حقن تيار آمن يتراوح من 0.5 إلى 5 مللي أمبير بتردد حامل جيبي من 10 إلى 100 كيلو هرتز من خلال قطبين كهربائيين. تخطيط كهربية القلب الرصاص. يمكن وصف الشكل الموجي الديناميكي للتنفس من خلال تغير مقاومة الجهاز التنفسي، ويمكن استخراج معلمات معدل التنفس.
تُسبب حركات الصدر والحركات غير التنفسية للجسم تغيرات في مقاومة الجسم. وعندما يتطابق تردد هذه التغيرات مع نطاق تردد مُضخِّم قناة التنفس، يصعب على جهاز المراقبة التمييز بين إشارة التنفس الطبيعية وإشارة تداخل الحركة. ونتيجةً لذلك، قد تكون قياسات معدل التنفس غير دقيقة عندما يقوم المريض بحركات جسدية شديدة ومستمرة.
(2) مراقبة ضغط الدم الغازي (IBP)
في بعض العمليات الجراحية الخطيرة، يُعدّ رصد ضغط الدم في الوقت الفعلي ذا أهمية سريرية بالغة، لذا من الضروري اعتماد تقنية رصد ضغط الدم الغازية لتحقيق ذلك. وتتلخص الفكرة في: أولًا، يتم إدخال قسطرة في الأوعية الدموية للمنطقة المراد قياس ضغط الدم فيها عن طريق ثقبها. ثم يتم توصيل المنفذ الخارجي للقسطرة مباشرةً بمستشعر الضغط، ويتم حقن محلول ملحي عادي داخل القسطرة.
بفضل خاصية نقل الضغط في السائل، ينتقل الضغط داخل الأوعية الدموية إلى مستشعر الضغط الخارجي عبر السائل الموجود في القسطرة. وبذلك، يمكن الحصول على شكل الموجة الديناميكي لتغيرات الضغط في الأوعية الدموية. ويمكن حساب الضغط الانقباضي والضغط الانبساطي ومتوسط الضغط باستخدام طرق حسابية محددة.
ينبغي توخي الحذر عند قياس ضغط الدم الغازي: في بداية المراقبة، يجب ضبط الجهاز على الصفر. خلال عملية المراقبة، يجب إبقاء مستشعر الضغط دائمًا على نفس مستوى القلب. ولمنع تجلط الدم في القسطرة، يجب غسلها بحقن مستمرة من محلول ملحي يحتوي على الهيبارين، والذي قد يتحرك أو يخرج نتيجة الحركة. لذلك، يجب تثبيت القسطرة بإحكام وفحصها بعناية، وإجراء التعديلات اللازمة عند الضرورة.
(3) مراقبة درجة الحرارة
يُستخدم الثرمستور ذو معامل درجة الحرارة السالب عادةً كمستشعر حرارة في أجهزة قياس درجة حرارة الجسم. توفر أجهزة القياس العادية قراءة واحدة لدرجة حرارة الجسم، بينما توفر الأجهزة المتطورة قراءة مزدوجة. وتنقسم أنواع مجسات قياس درجة حرارة الجسم إلى مجسات سطحية ومجسات تجويفية، تُستخدم الأولى لقياس درجة حرارة سطح الجسم والثانية لقياس درجة حرارة تجويفه.
أثناء القياس، يمكن للمشغل وضع مسبار الحرارة في أي جزء من جسم المريض حسب الحاجة. ولأن درجة حرارة أجزاء الجسم تختلف، فإن درجة الحرارة التي يقيسها الجهاز هي درجة حرارة الجزء الذي وُضع عليه المسبار، وقد تختلف عن درجة حرارة الفم أو الإبط.
Wعند قياس درجة الحرارة، قد تحدث مشكلة في التوازن الحراري بين الجزء المراد قياسه من جسم المريض والمستشعر الموجود في المسبار، وذلك عند وضع المسبار لأول مرة، حيث لا يكون المستشعر قد وصل بعد إلى درجة حرارة الجسم الطبيعية. لذا، فإن درجة الحرارة المعروضة في هذه اللحظة ليست هي درجة الحرارة الحقيقية، ويجب أن تصل إلى حالة التوازن الحراري بعد فترة زمنية محددة قبل أن تعكس درجة الحرارة الفعلية بدقة. كما يجب الحرص على ضمان تلامس جيد بين المستشعر وسطح الجسم. فإذا كانت هناك فجوة بين المستشعر والجلد، فقد تكون قيمة القياس منخفضة.
(4) مراقبة تخطيط كهربية القلب
يؤدي النشاط الكهروكيميائي للخلايا القابلة للاستثارة في عضلة القلب إلى تحفيزها كهربائيًا، مما يُسبب انقباض القلب ميكانيكيًا. ويتدفق التيار الكهربائي الناتج عن هذه العملية الاستثارية عبر موصلات حجم الجسم، وينتشر إلى مختلف أجزاء الجسم، مُحدثًا تغيرًا في فرق التيار بين مختلف أجزاء سطح الجسم.
تخطيط كهربية القلب يُستخدم تخطيط كهربية القلب (ECG) لتسجيل فرق الجهد الكهربائي على سطح الجسم في الوقت الفعلي، ويشير مفهوم القطب الكهربائي إلى نمط شكل الموجة لفرق الجهد الكهربائي بين جزأين أو أكثر من أجزاء سطح الجسم البشري مع تغير دورة القلب. تُعرف الأقطاب الكهربائية الأولى، Ⅰ، Ⅱ، Ⅲ، سريريًا باسم أقطاب الأطراف ثنائية القطب القياسية.
لاحقًا، تم تحديد أقطاب الأطراف أحادية القطب المضغوطة، وهي aVR وaVL وaVF، بالإضافة إلى أقطاب الصدر غير الكهربائية V1 وV2 وV3 وV4 وV5 وV6، وهي أقطاب تخطيط القلب الكهربائي القياسية المستخدمة حاليًا في الممارسة السريرية. ولأن القلب مجسم، فإن شكل موجة القطب يمثل النشاط الكهربائي على سطح إسقاط واحد من القلب. وتعكس هذه الأقطاب الاثني عشر النشاط الكهربائي على أسطح إسقاط مختلفة من القلب من اثني عشر اتجاهًا، مما يسمح بتشخيص شامل لآفات أجزاء القلب المختلفة.
في الوقت الحالي، يقيس جهاز تخطيط القلب الكهربائي القياسي المستخدم في الممارسة السريرية شكل موجة تخطيط القلب، وتُوضع أقطابه الكهربائية عند الرسغ والكاحل، بينما تُوضع الأقطاب الكهربائية في جهاز مراقبة تخطيط القلب في منطقة الصدر والبطن. ورغم اختلاف الموضع، إلا أنهما متكافئان، وتعريفهما واحد. لذا، فإن إشارة تخطيط القلب في جهاز المراقبة تتوافق مع أقطاب جهاز تخطيط القلب، ولهما نفس القطبية وشكل الموجة.
تستطيع أجهزة المراقبة عمومًا مراقبة 3 أو 6 أقطاب كهربائية، ويمكنها عرض شكل الموجة لأحد القطبين أو كليهما في وقت واحد، واستخراج معايير معدل ضربات القلب من خلال تحليل شكل الموجة.. Pيمكن لأجهزة المراقبة القوية مراقبة 12 قناة، ويمكنها أيضًا تحليل شكل الموجة لاستخراج أجزاء ST وأحداث عدم انتظام ضربات القلب.
في الوقت الحالي،تخطيط كهربية القلبلا تتمتع موجة المراقبة بقدرة تشخيصية قوية جدًا نظرًا لبنيتها الدقيقة، لأن الغرض من المراقبة هو أساسًا مراقبة إيقاع قلب المريض لفترة طويلة وفي الوقت الفعلي.. لكنالتخطيط كهربية القلبتُقاس نتائج فحص الجهاز في وقت قصير وتحت ظروف محددة. لذلك، يختلف عرض نطاق تمرير مكبر الصوت في الجهازين. يتراوح عرض نطاق جهاز تخطيط القلب الكهربائي بين 0.05 و80 هرتز، بينما يتراوح عرض نطاق جهاز المراقبة عادةً بين 1 و25 هرتز. إشارة تخطيط القلب الكهربائي إشارة ضعيفة نسبيًا، تتأثر بسهولة بالتداخل الخارجي، وبعض أنواع التداخل يصعب التغلب عليها للغاية، مثل:
(aتداخل الحركة. ستؤدي حركات جسم المريض إلى تغييرات في الإشارات الكهربائية في القلب. سعة وتردد هذه الحركة، إذا كانت ضمن النطاقتخطيط كهربية القلبيصعب التغلب على عرض نطاق مكبر الصوت.
(b)Mالتداخل الكهرومغناطيسي. عند لصق العضلات الموجودة أسفل قطب تخطيط القلب الكهربائي، يتم توليد إشارة تداخل كهرومغناطيسي، وتتداخل إشارة التداخل الكهرومغناطيسي مع إشارة تخطيط القلب الكهربائي، ولإشارة التداخل الكهرومغناطيسي نفس عرض النطاق الطيفي لإشارة تخطيط القلب الكهربائي، لذلك لا يمكن إزالتها ببساطة باستخدام مرشح.
(ج) تداخل السكين الكهربائي عالي التردد. عند استخدام الصعق الكهربائي عالي التردد أثناء الجراحة، يكون سعة الإشارة الكهربائية الناتجة عن الطاقة الكهربائية المضافة إلى جسم الإنسان أكبر بكثير من سعة إشارة تخطيط القلب الكهربائي (ECG)، كما أن مكونات التردد غنية جدًا، مما يؤدي إلى تشبع مُضخِّم إشارة تخطيط القلب الكهربائي، وبالتالي يتعذر رصد شكل موجة تخطيط القلب الكهربائي. معظم أجهزة المراقبة الحالية عاجزة عن مقاومة هذا التداخل. لذلك، يتطلب جزء مقاومة تداخل السكين الكهربائي عالي التردد في جهاز المراقبة عودة الجهاز إلى وضعه الطبيعي في غضون 5 ثوانٍ من سحب السكين الكهربائي عالي التردد.
(د) تداخل تلامس الأقطاب الكهربائية. أي خلل في مسار الإشارة الكهربائية من جسم الإنسان إلى مُضخِّم تخطيط القلب الكهربائي (ECG) سيؤدي إلى تشويش قوي قد يحجب إشارة تخطيط القلب، وغالبًا ما يكون سببه ضعف التلامس بين الأقطاب الكهربائية والجلد. يُمكن التغلب على هذا التداخل بشكل أساسي من خلال اتباع أساليب معينة، حيث ينبغي على المستخدم فحص كل جزء بعناية في كل مرة، كما يجب تأريض الجهاز بشكل موثوق، وهذا لا يُسهم فقط في مكافحة التداخل، بل والأهم من ذلك، في حماية سلامة المرضى والمشغلين.
5. غير جراحيجهاز قياس ضغط الدم
يشير ضغط الدم إلى ضغط الدم على جدران الأوعية الدموية. يتغير ضغط تدفق الدم على جدران الأوعية الدموية مع كل انقباض وانبساط للقلب، ويختلف هذا الضغط بين الشرايين والأوردة، كما يختلف باختلاف أجزاء الجسم. سريريًا، تُستخدم قيم الضغط خلال فترتي الانقباض والانبساط في الشرايين على مستوى أعلى الذراع لتحديد ضغط الدم، ويُطلق على هذه القيم ضغط الدم الانقباضي (أو ارتفاع ضغط الدم) وضغط الدم الانبساطي (أو انخفاض ضغط الدم) على التوالي.
يُعدّ ضغط الدم الشرياني في الجسم مُؤشّرًا فسيولوجيًا مُتغيّرًا. ويتأثر بشكل كبير بالحالة النفسية والعاطفية للشخص، فضلًا عن وضعيته الجسدية وقت القياس. فعندما يزداد معدل ضربات القلب، يرتفع ضغط الدم الانبساطي، وعندما يتباطأ معدل ضربات القلب، ينخفض ضغط الدم الانبساطي. ومع ازدياد عدد ضربات القلب، يرتفع ضغط الدم الانقباضي حتمًا. ويمكن القول إن ضغط الدم الشرياني في كل دورة قلبية لا يكون ثابتًا تمامًا.
طريقة الاهتزاز هي طريقة جديدة لقياس ضغط الدم الشرياني غير الجراحي، تم تطويرها في السبعينيات.والمبدأ هو استخدام الكفة لنفخها إلى ضغط معين عندما يتم ضغط الأوعية الدموية الشريانية بالكامل وتسد تدفق الدم الشرياني، ثم مع انخفاض ضغط الكفة، ستظهر الأوعية الدموية الشريانية عملية تغيير من الانسداد الكامل → الفتح التدريجي → الفتح الكامل.
في هذه العملية، بما أن نبض جدار الأوعية الدموية الشريانية سينتج موجات تذبذب غازية في الغاز الموجود في الكفة، فإن موجة التذبذب هذه لها تطابق محدد مع ضغط الدم الانقباضي الشرياني، والضغط الانبساطي، ومتوسط الضغط، ويمكن الحصول على الضغط الانقباضي والمتوسط والانبساطي للموقع المقاس عن طريق قياس وتسجيل وتحليل موجات اهتزاز الضغط في الكفة أثناء عملية التفريغ.
تعتمد طريقة الاهتزاز على إيجاد النبض المنتظم لضغط الدم الشرياني. أنافي عملية القياس الفعلية، وبسبب حركة المريض أو التداخل الخارجي الذي يؤثر على تغير الضغط في الكفة، لن يكون الجهاز قادراً على اكتشاف التقلبات الشريانية المنتظمة، لذلك قد يؤدي ذلك إلى فشل القياس.
تعتمد بعض أجهزة مراقبة ضغط الدم حاليًا على إجراءات مضادة للتداخل، مثل استخدام طريقة تفريغ الهواء التدريجي، حيث يقوم البرنامج تلقائيًا بتحديد موجات النبض الشرياني الطبيعية والمتداخلة، مما يوفر درجة معينة من الحماية ضد التداخل. ولكن إذا كان التداخل شديدًا أو استمر لفترة طويلة، فإن هذه الإجراءات لا تُجدي نفعًا. لذا، في عملية مراقبة ضغط الدم غير الجراحية، من الضروري ضمان توفير ظروف اختبار جيدة، مع مراعاة اختيار حجم الكفة وموضعها وشدّها.
6. مراقبة تشبع الأكسجين الشرياني (SpO2)
الأكسجين مادة أساسية لا غنى عنها في الأنشطة الحيوية. تنتقل جزيئات الأكسجين النشطة في الدم إلى أنسجة الجسم المختلفة عن طريق الارتباط بالهيموجلوبين (Hb) لتكوين الهيموجلوبين المؤكسج (HbO2). يُطلق على المؤشر المستخدم لتحديد نسبة الهيموجلوبين المؤكسج في الدم اسم تشبع الأكسجين.
يعتمد قياس تشبع الأكسجين الشرياني غير الجراحي على خصائص امتصاص الهيموجلوبين والهيموجلوبين المؤكسج في الدم، وذلك باستخدام طولين موجيين مختلفين من الضوء الأحمر (660 نانومتر) والأشعة تحت الحمراء (940 نانومتر) عبر الأنسجة، ثم تحويلهما إلى إشارات كهربائية بواسطة جهاز الاستقبال الكهروضوئي، مع استخدام مكونات أخرى في الأنسجة، مثل: الجلد والعظام والعضلات والدم الوريدي، إلخ. إشارة الامتصاص ثابتة، وإشارة امتصاص HbO2 وHb في الشريان فقط هي التي تتغير دوريًا مع النبض، والتي يتم الحصول عليها من خلال معالجة الإشارة المستقبلة.
يتضح أن هذه الطريقة تقيس فقط تشبع الأكسجين في الدم الشرياني، ويشترط لإجراء القياس وجود تدفق دموي شرياني نابض. عمليًا، يُوضع المستشعر في مناطق من الأنسجة ذات تدفق دموي شرياني وسماكة نسيجية غير سميكة، مثل أصابع اليدين والقدمين وشحمة الأذن وغيرها. مع ذلك، فإن الحركة الشديدة في المنطقة المراد قياسها تؤثر على استخلاص إشارة النبض المنتظم، ما يحول دون قياسها.
عندما يكون تدفق الدم المحيطي لدى المريض ضعيفًا للغاية، سيؤدي ذلك إلى انخفاض تدفق الدم الشرياني في موضع القياس، مما ينتج عنه قياس غير دقيق. وعندما تكون درجة حرارة الجسم في موضع القياس لدى مريض يعاني من فقدان دم حاد منخفضة، فإن تسليط ضوء قوي على المجس قد يؤدي إلى انحراف عمل جهاز الاستقبال الكهروضوئي عن النطاق الطبيعي، مما ينتج عنه قياس غير دقيق. لذلك، يجب تجنب الضوء القوي أثناء القياس.
7. مراقبة ثاني أكسيد الكربون التنفسي (PetCO2)
يُعدّ ثاني أكسيد الكربون التنفسي مؤشرًا هامًا لمراقبة المرضى الخاضعين للتخدير والمرضى الذين يعانون من أمراض الجهاز التنفسي الأيضي. ويعتمد قياس ثاني أكسيد الكربون بشكل أساسي على طريقة امتصاص الأشعة تحت الحمراء؛ أي أن تركيزات ثاني أكسيد الكربون المختلفة تمتص درجات متفاوتة من الأشعة تحت الحمراء المحددة. وهناك نوعان من مراقبة ثاني أكسيد الكربون: المراقبة الرئيسية والمراقبة الجانبية.
في النوع الرئيسي، يوضع مستشعر الغاز مباشرةً في قناة تنفس المريض. ويتم تحويل تركيز ثاني أكسيد الكربون في غاز التنفس مباشرةً، ثم تُرسل الإشارة الكهربائية إلى الشاشة لتحليلها ومعالجتها والحصول على معايير PetCO2. أما في النوع الآخر، فيوضع المستشعر البصري ذو التدفق الجانبي داخل الشاشة، حيث تُسحب عينة من غاز تنفس المريض في الوقت الفعلي بواسطة أنبوب سحب الغاز، وتُرسل إلى الشاشة لتحليل تركيز ثاني أكسيد الكربون.
عند إجراء مراقبة ثاني أكسيد الكربون، ينبغي الانتباه إلى المشكلات التالية: بما أن مستشعر ثاني أكسيد الكربون هو مستشعر بصري، فمن الضروري أثناء الاستخدام تجنب تلوثه الشديد، مثل إفرازات المريض. عادةً ما تكون أجهزة مراقبة ثاني أكسيد الكربون الجانبية مزودة بفاصل غاز-ماء لإزالة الرطوبة من غاز التنفس. يجب التحقق دائمًا من فعالية عمل فاصل الغاز-الماء، وإلا ستؤثر الرطوبة الموجودة في الغاز على دقة القياس.
يُعاني قياس مختلف المعايير من بعض العيوب التي يصعب التغلب عليها. فرغم ما تتمتع به هذه الأجهزة من ذكاء عالٍ، إلا أنها لا تستطيع أن تحل محل الإنسان تمامًا في الوقت الراهن، ولا يزال المشغلون ضروريين لتحليل البيانات وتقييمها والتعامل معها بشكل صحيح. يجب توخي الحذر أثناء التشغيل، والتحقق من صحة نتائج القياس.
تاريخ النشر: 10 يونيو 2022